El dolor lumbar es uno de los principales motivos por los que los pacientes acuden al fisioterapeuta, por tanto sigue siendo un gran reto para nuestra profesión poder dar respuesta a este síntoma tan fre cuente.
cuente.
Resulta difícil poder atribuir este síntoma a un tejido específico ya que la mayoría de las estructuras de la columna están inervadas y pueden provocar dolor , lo que hace difícil descubrir cual es el tejido responsable , y sobre todo si tenemos en cuenta de que hay más de una disfunción presente antes de que la intensidad del estímulo nocivo provoque la percepción de dolor por el paciente , es decir que la sensación de dolor aparece cuando la suma de uno o más orígenes alcanza el umbral de consciencia de la persona.
De hecho , el 85 % del dolor lumbopélvico crónico es de origen mecánico debido al exceso de estímulos perjudiciales que según Irvin 1997 , alcanzan una activación corticolímbica , a partir de la cual aparece una percepción variable del dolor atribuible a sensibilización, cuyo efecto es la disminución del umbral doloroso sensitivo ( Rome y Rome 2000 ).
La sensibilización medular es similar a la facilitación crónica del segmento medular descrita por Denslow y Cols en 1947 y ampliada por Rome y Rome (2000) para incluir las porciones periférica y cortico límbica del sistema nervioso.
El 90% o más de los pacientes tienen una causa “inespecífica” de dolor lumbar, es decir que no se sabe cuál es la causa. Alf Nachemson y Jonson 2000; Van Tulder y cols. 1996, 1999, Waddell 1998 .)
Sin embrago estudios de BogducK nos dicen que las estructuras que con más frecuencia producen lumbalgia crónica son el Disco Intervertebral, las Articulaciones Facetarias y la Articulación Sacro Ilíaca ( Bogduck 1995 ) .
Es bastante frecuente atribuir el dolor lumbar a trastornos discales , por lo que debemos de aclarar algunos aspectos importantes del disco antes de determinar la etiología o responsabilidad del dolor .
 Debemos de considerar la región lumbar como una unidad funcional capaz de soportar y transmitir el peso del tronco hacia abajo (carga axial ) , actuar como pivote a partir del cual se producen los movimientos de la parte inferior del tronco , además de su papel en la protección de la medula espinal ante posibles traumatismos.
Debemos de considerar la región lumbar como una unidad funcional capaz de soportar y transmitir el peso del tronco hacia abajo (carga axial ) , actuar como pivote a partir del cual se producen los movimientos de la parte inferior del tronco , además de su papel en la protección de la medula espinal ante posibles traumatismos.
Entre los elementos que configuran esta unidad funcional encontraremos los discos intervertebrales que suponen de un 20 a 25 % de la altura total de la columna vertebral.
Su estructura estará básicamente formada por:
- Anillo fibroso , que presenta las porciones externas fibrosas del disco y su composición es de colágeno de tipo I , formando laminas concéntricas dispuestas uniformemente.
- Núcleo Pulposo , que es un gel rico en agua en el centro del disco con una proporción muy elevada de proteoglicanos y colágeno tipo II , presenta en el disco lumbar una elevada hidratación.
- Placa Cartilaginosa que une los discos a las vertebras y aportan nutrientes a los dos tercios internos del anillo y al núcleo completo.
Por tanto en su composición encontramos tres componentes básicos: Agua , Proteoglicanos y fibras de colágeno.
El disco intervertebral inicia de manera muy temprana un envejecimiento y degeneración importante (Boss N y Cols .Classificatión of Age-Related Changes in Lumbar intervertebral Disc .2002 Volvo Award in Basic Science 2002; 23: 2631-44. )
En la mayoría de los seres humanos este proceso degenerativo es lento y constante, pero en ocasiones puede acelerarse y provocar un fracaso de la función discal provocando dolor y discapacidad crónica.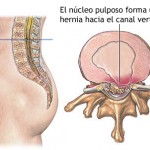
De hecho a partir de la adolescencia, el núcleo pulposo gelatinoso empieza a disminuir sufriendo cambios rápidos en su composición siendo reemplazada esta consistencia gelatinosa por un núcleo de fibrocartílago, de manera que llega a ser casi inexistente a los 40 años , sobre todo en la región cervical . (Bland y Bousley. Anatomy and physiology of de cervical spine. Semin Artritis Rheum. 1990;2 (1):1-20 )
Aunque la investigación ha ligado la degeneración discal al dolor al dolor de espalda y a la ciática (Luoma K y Cols . Low back pain in relation to lumbar disc degeneration. Spain 2000; 25(4): 487-92) Paajanen H y Cols 1989. ), este hecho no siempre se le puede atribuir a esta causa como lo han podido demostrar otros autores. Roland M, van Tulder M. Lancet. 1998 Jul 18;352(9123):229-30.
Posible explicación del dolor lumbar crónico o agudo en base a la inervación discal.
Las laminas externas del anillo fibroso y de los platillos vertebrales que forman los límites superior e inferior del espacio del disco intervertebral están inervadas por los nervios sinovertebrales , ramas de los ramos anteriores lumbares y los ramos comunicantes grises (Bogduck y Twomey 1987 ; Fagan y Cols 2003 ). Por consiguiente estas estructuras son capaces de producir dolor en la espalda, y dolor somático referido en la extremidad inferior (O´neill y Cols. 2002; Ohmnmeiss 2002)
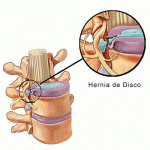 Debemos también hacer referencia para entender el dolor lumbar a la inervación del ligamento vertebral común posterior por parte del nervio sinovertebral y del ligamento vertebral común anterior por parte del nervio somatosimpático (Antonacci y Cols 1998 , Bogduk 1983 )
Debemos también hacer referencia para entender el dolor lumbar a la inervación del ligamento vertebral común posterior por parte del nervio sinovertebral y del ligamento vertebral común anterior por parte del nervio somatosimpático (Antonacci y Cols 1998 , Bogduk 1983 )
Se han podido identificar axones aferentes primarios pequeños que contienen neuropéptidos en el ligamento vertebral común posterior y en la porción periférica del anillo fibroso (Imai y col.1995, Kontinen y col.1990 ) y sustancias P en las fibras pequeñas de muestras de ligamentos periféricas de discos degenerados ( Coppes y col. 1997). Dado que muchos de estos axones están en el nervio sinovertebral, estas observaciones avalan la teoría de que este nervio tiene capacidad de nocicepción.
Basándonos en la densidad de inervación con fibras de pequeño calibre ( nociceptivas ) de los ligamentos longitudinales , cabría esperar que las distorsiones pronunciadas , prolapsos discales o los osteófitos que afectan a estos ligamentos provocaran dolor . Sin embargo esto no suele ser así , porque estos prolapsos grandes pueden ser clínicamente asintomáticos cuando se detectan en diagnostico de imagen .
Una explicación podría ser que el grado de dolor percibido por la lesión de los ligamentos vertebrales está relacionado con la velocidad de la lesión y no con su extensión , de modo que una distorsión de aparición lenta da tiempo a que el plexo nervioso se adapte y no active descargas . Este concepto se ve apoyado por la observación de que el grado de lesión nerviosa en neuropatías compresivas experimentales es proporcional a la velocidad de inicio de la fuerza compresiva (Olmarker y cols. 1990)
No olvidemos que la primera respuesta a la nocicepción no es el dolor , sino la inmovilidad muscular involuntaria .
Este reflejo de protección tiende a evitar una sobrecarga continua del segmento , pero con el inconveniente de que también aumenta la sobrecarga del disco , de modo que a mayor presión del disco más rápida deshidratación , rebosamiento externo y tensión ligamentaria.
más rápida deshidratación , rebosamiento externo y tensión ligamentaria.
Respecto a la relación de la degeneración discal , el estudio de Kirkaldy.Willis 1990 demostró sobre la degeneración segmentaria que si hay cambios degenerativos moderados o avanzados en las articulaciones facetarias , el disco se verá afectado y viceversa.
La degeneración discal está presente entre el 80%-100% de las personas sin dolor lumbar, por lo tanto encontrarla no se puede relacionar con el dolor del paciente. Roland M, van Tulder M. Lancet. 1998 Jul 18;352(9123):229-30.
La enfermedad degenerativa discal ocurre en gente totalmente asintomática, pero para un 10% de la población, dará lugar a dolores crónicos permanentes . Maniadakis N, Gray A. The economist burden of back pain in the UK . pain 2000;84;95-103.
Por tanto técnicamente, no es el proceso real de la enfermedad degenerativa discal el que da lugar al dolor, son las fases finales de la enfermedad que tienen el potencial de generar dolor de espalda, en situaciones extremas de rotura del anillo , protusiones discales , compresión nerviosa o estenosis de canal.
Existen multitud de propuestas de tratamiento que tratan de dar respuesta a este problema, aunque muchos autores tratan de dirigir cualquier programa de fisioterapia hacia la búsqueda de la posición neutra de la columna lumbar tratando de resolver los desordenes y alteraciones del movimiento que hayan llevado a generar el cuadro de dolor.
Según Panjabi «hay que educar al paciente hacia la zona neutra lumbar, es decir hacia la lordosis en cualquier programa de ejercicios y en la ergonomía de la vida diaria.»
«Tratamiento de la disfunción del control motor de la región Lumbar en pacientes con disfunción del control del movimiento.» O ´Sullivan.
«Modificar las disfunciones de los patrones de movimiento inadecuado que conducen al dolor.» Sharmann.
«Tratamiento orientado a educar y modificar el punto de partida del movimiento que genera dolor lumbar, tratando de resolver conflictos en cadera y raquis dorsal.» Jenny McConnell.
«Utilización de movimientos repetitivos para clasificar subgrupos de dolor lumbar no especifico. Búsqueda de centralización de los síntomas.» McKenzie.
Búsqueda y tratamiento de las hipomovilidades segmentarias a distancia de la región lumbar así como todos los posibles estímulos exteroceptivos, propioceptivos e interoceptivos que actúen en el mecanismo del dolor desde un enfoque osteopático.
Distintas corrientes y métodos como RPG, GDS etc que utilizan las cadenas musculares con la finalidad de resolver los desequilibrios posturales que conducen al dolor .
Lo que también coinciden muchos autores es que el ejercicio es beneficioso para reducir la intensidad del dolor de la lumbalgia. Todos estos estudios lo avalan.
Mayer TG, Gatchel RJ, Mayer H, Kishino ND, Keeley J, Mooney V. JAMA 1987; 258:1763–1767. Rainville J, Ahern DK, Phalen L, Childs LA, Sutherland R. Spine 1992; 17: 1060–1064. Holmes B, Leggett S, Mooney V, Nichols J, Negri S, Hoeyberghs A.J Spinal Disord 1996; 9: 17–22. Van der Velde G, Mierau D. Arch Phys Med Rehabil 2000; 81: 1457-1463. Taimela S, Diederich C, Hubsch M, Heinricy M. Spine 2000; 25: 1809-1816. Hazard RG, Fenwick JW, Kalisch SM et al. Spine 1989; 14: 157–161. Wittink H, Rogers W, Gascon C, Sukiennik A, Juan José Boscá Gandía . Fisioterapeuta – Osteópata D.O Director de INSTEMA y Clínica de Fisioterapia y Osteopatía J.J Boscá Profesor de la Escuela de Osteopatía de Madrid. Consulta el Currículum completo de Juan José Boscà en: http://www.instema.net/quienes-somos/profesores/d-juan-jose-bosca-gandia/ Consulta todos los cursos de Juan José Boscà: http://www.instema.net/quienes-somos/profesores/d-juan-jose-bosca-gandia/
Comments are closed.